Resultados de la aplicación de criterios de optimización por IVUS en angioplastias a tronco coronario izquierdo
Análisis realizado por Ignacio Cigalini
Racionalidad:
Las diferentes guías y consensos de expertos recomiendan el uso de ultrasonido intravascular (IVUS) durante la angioplastia coronaria (ATC) al tronco coronario izquierdo (TCI) a partir de un mejor pronóstico observado en diferentes estudios. Sin embargo, ninguno de ellos evaluó el desempeño de protocolos específicos con criterios predefinidos de optimización existiendo una brecha de conocimiento notable sobre la forma de utilizar el IVUS para obtener mejores resultados.
Esta situación motivó a los autores a evaluar en forma prospectiva los resultados clínicos al aplicar un protocolo con recomendaciones claras y objetivos de optimización adaptados a las diferentes localizaciones de la lesión y morfología del TCI.
Métodos:
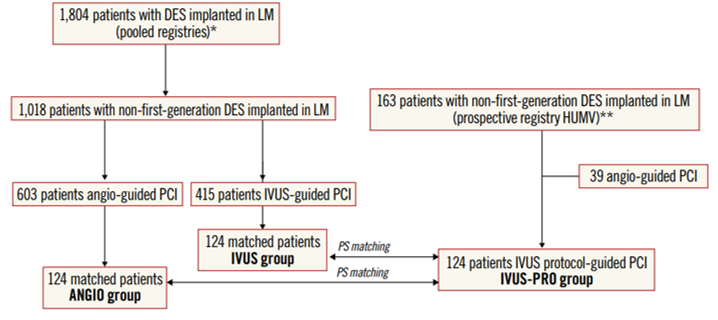
Desde enero de 2014 se aplicó un protocolo de IVUS para guiar la ATC a TCI con objetivos de optimización predefinidos (Grupo IVUS-Pro), incluyendo 124 pacientes para el análisis (se excluyeron pacientes en shock cardiogénico). Se seleccionaron como control pacientes tratados con DES antes de la aplicación del protocolo, dividiéndolos en aquellos que realizaron ATC bajo guía angiográfica (Grupo Angio: 603 pacientes) o IVUS (Grupo IVUS: 415 pacientes). Se realizó un propensity-score matching para emparejar los pacientes de estos grupos con el IVUS-Pro.
Endpoint primario: compuesto de muerte cardíaca, infarto agudo de miocardio (IAM) relacionado al TCI y revascularización de lesión diana (RLD) en el TCI.
Datos del procedimiento y Protocolo de IVUS:
Protocolo de IVUS:
- IVUS basal, independientemente si se trata de una lesión ambigua angiográficamente o ya significativa.
Fundamento: El IVUS otorga caracterización morfológica de la placa, especialmente la localización y extensión de calcificación. De acuerdo a estos hallazgos, el operador podrá elegir el dispositivo más apropiado para preparar la placa (balón no complaciente, scoring/cutting balloon o aterectomía rotacional). Además, permite determinar la medida de los stents siempre considerando el diámetro luminal en el landing distal redondeándolo hacia arriba (hasta 0.4mm), tratando de seleccionar un sitio con una carga de placa <40%.
- En caso de lesiones que comprometan el TCI distal valorar con IVUS tanto la DA como la Cx con el objetivo de evaluar en forma precisa el compromiso ostial de ambas ramas.
- En caso de lesiones ostiales asegurar coaxialidad del catéter y mantenerlo sin canular el TCI durante el pullback.
- En caso de observar un salto del catéter de IVUS durante el pullback (ante marcada angulación de la bifurcación por ejemplo) se sugiere adquirir durante un avance suave para asegurar un estudio completo.
Criterios de optimización por IVUS:
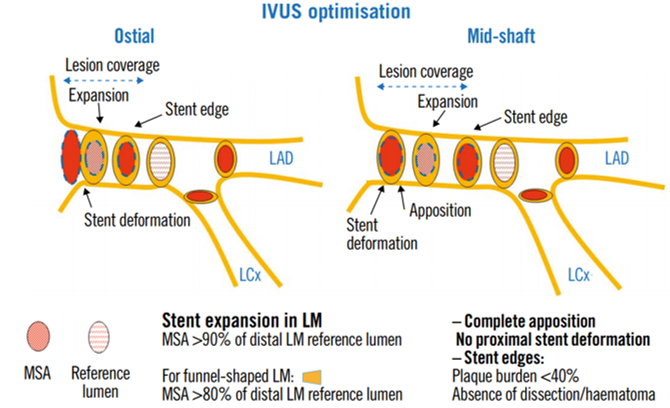
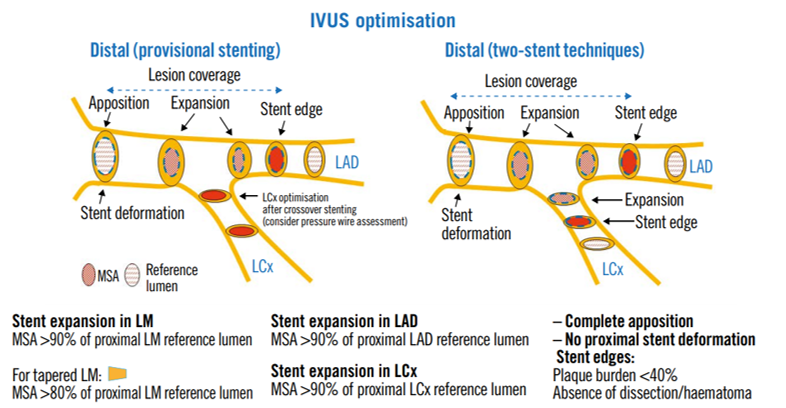
1- Aposición completa en el TCI.
2- Expansión óptima del stent en TCI:
- Lesiones ostiales y del cuerpo del TCI: expansión >90% del lumen de referencia distal en el TCI (>80% en aquellos con forma de embudo).
- Lesiones distales del TCI: expansión >90% del lumen de referencia proximal en el TCI (>80% si es marcadamente cónico).
3- Expansión óptima en ostium de DA y Cx, apuntando a conseguir >90% del lumen de referencia en Da y Cx respectivamente.
4- Márgenes del stent con una carga de placa residual <40%, sin disección o hematoma y sin deformación proximal del stent (distorsión o acortamiento del stent en su eje longitudinal luego del implante). Disecciones limitadas a la íntima, con una extensión <45° y <2mm de longitud podrían dejarse sin tratar si así lo considera el operador.
Procedimiento y seguimiento:
En pacientes con lesiones de TCI distal, la estrategia de stent provisional fue el abordaje más frecuente, apoyado por la presencia de un ALM de Cx >3.5mm2 y una carga de placa <50%. Ante sospecha de compromiso de la Cx luego de la intervención, se realizó evaluación con FFR/iFR para determinar necesidad de intervención. En caso de necesidad de técnica de 2 stents, se utilizaron únicamente las técnicas T, TAP o Culotte de acuerdo a la anatomía de la bifurcación (ángulo y tamaño de TCI, DA y Cx). Luego del implante de los stents, se realizó kissing balloon seguido de POT con la finalidad de corregir la asimetría en el TCI.
Se recomendó un período de 12 meses de doble antiagregación plaquetaria (DAPT); sin embargo, la posibilidad de prescribir DAPT por 6 meses se convirtió en alternativa en el último período del estudio, especialmente en pacientes estables que no hayan requerido 2 stents y que presentaran alto riesgo de sangrado.
No se realizó angiografía de rutina en el seguimiento, salvo indicación clínica (recurrencia sintomática o isquemia relevante en estudios no invasivos).
Resultados:
Luego del emparejamiento por propensity score con el grupo IVUS-Pro, dos grupos de 124 pacientes fueron seleccionados como controles, sin observarse diferencias en las características clínicas o angiográficas basales.
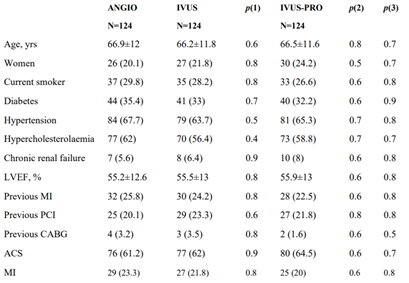
Con respecto al procedimiento, se realizó IVUS basal en 87% de los casos del grupo IVUS-Pro mientras que solo en 25% del grupo IVUS. Los stents implantados fueron significativamente mayores en ambos grupos IVUS en comparación con el grupo Angio. Asimismo, se post-dilató más frecuentemente en el grupo IVUS-Pro y con balones de mayor tamaño.
El área mínima del stent (AMS) fue significativamente mayor el grupo IVUS-Pro. Asimismo, al evaluar el cumplimiento de los criterios de optimización en ambos grupos guiados por IVUS estos fueron conseguidos más frecuentemente en el grupo IVUS-Pro, sin diferencias en cuanto a la presencia de disección/hematoma en los márgenes del stent o deformación longitudinal del mismo.
| IVUS-Pro (n=124) | IVUS (n=124) | p | |
| Resultado Final | |||
| AMS en TCI, mm2 | 11.8 (10.2 – 12.6) | 10 (9.1 – 11.2) | <0.01 |
| AMS en DA, mm2 | 8.5 (7.4 – 9.2) | 7.4 (6.6 – 8.2) | <0.01 |
| AMS en Cx, mm2 | 7 (6.3 – 7.6) | 6.1 (5.4 – 6.5) | <0.01 |
| Criterios de optimización por IVUS | |||
| Expansión | 109 (88%) | 80 (64.5%) | <0.01 |
| Aposición completa | 118 (95.2%) | 108 (87%) | 0.04 |
| Carga de placa <40% en márgenes del stent | 114 (92%) | 101 (81.4%) | 0.02 |
| Sin diseccción/hematoma en márgenes del stent | 123 (99.2%) | 120 (96.7%) | 0.4 |
| Sin deformación del stent | 124 (100%) | 116/116 (100%) | 1.00 |
Se registró una menor tasa de eventos primarios en el grupo IVUS-Pro en comparación con el grupo angiografía, sin diferencias entre el grupo IVUS y angiografía. Asimismo, se observó una tendencia a menor RLD en el grupo IVUS-Pro.
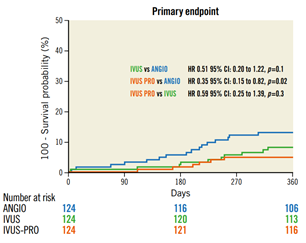
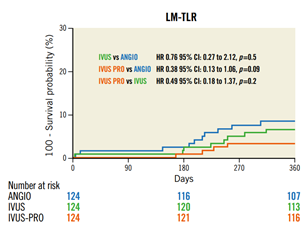
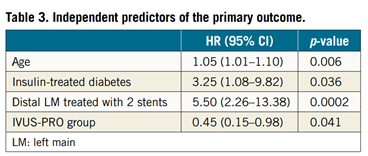
El uso de criterios de optimización resultó un predictor independiente como protector frente al desarrollo del compuesto primario, con una reducción del 55% de su ocurrencia. Por el contrario, la edad, la diabetes insulino-requiriente y el compromiso distal del TCI con requerimiento de 2 stents fueron predictores independientes que se asociaron con el desarrollo del evento primario.
Conclusiones:
Más allá de las limitaciones que surgen al tratarse de una comparación observacional de un registro, con un bajo número de pacientes y bajo poder para analizar fehacientemente algunos endpoints clínicos, guiar la ATC a TCI utilizando criterios predefinidos de optimización impresionaría proveer un beneficio pronóstico en comparación con angiografía aislada.