POPular TAVI
Análisis realizado por Ignacio Cigalini
Racionalidad: El implante valvular aórtico percutáneo (IVAP) se ha convertido en una terapéutica establecida para pacientes con estenosis aórtica severa sintomática, logrando expandir su indicación a pacientes independientemente de su riesgo quirúrgico (1). Si bien las guías recomiendan doble terapia antiagregante (DAPT) con aspirina (AAS) y clopidogrel los primeros 3 a 6 meses post implante, su indicación se basa en recomendación de expertos (2). Una terapia con AAS sola ha demostrado en estudios exploratorios pequeños similar incidencia de eventos isquémicos (3,4,5), con menor sangrado mayor frente a DAPT (3). El objetivo de este estudio fue evaluar la seguridad de prescindir de clopidogrel en pacientes sin indicación de anticoagulación oral.
Metodología: ensayo iniciado por investigadores, abierto, donde se randomizó a pacientes sin indicación de anticoagulación prolongada a recibir AAS sola (80-100mg) o AAS (80-100mg) y clopidogrel (75mg) durante los 3 primeros meses post IVAP. Luego, ambos grupos permanecieron bajo monoterapia con AAS indefinida con un seguimiento de 12 meses.
Criterios de inclusión: indicación de IVAP consensuada por un Heart Team.
Criterios de exclusión: necesidad de anticoagulación oral prolongada, implante de un stent liberador de drogas dentro de los 3 meses o un stent metálico dentro del mes del IVAP y/o alergia/intolerancia a AAS o clopidogrel.
Puntos finales:
- Primarios:
- Cualquier sangrado (menor, mayor, con amenaza de vida o invalidante).
- Sangrado no relacionado al procedimiento.
- Secundario:
- Compuesto de muerte cardiovascular (CV), sangrado no relacionado al procedimiento, accidente cerebrovascular (ACV) o infarto agudo de miocardio (IAM).
- Muerte CV, ACV isquémico o IAM.
Resultados: Se incluyeron 665 pacientes con un promedio de edad de 80 años y 48,7% de sexo femenino randomizando 331 pacientes a AAS sola y 334 a DAPT. Las válvulas fueron implantadas en su mayoría por acceso transfemoral (89,3%), siendo las más utilizadas las prótesis balón expandibles Sapien 3 (44.5%) y autoexpandibles Evolut R (26,3%), Evolut Pro (10,8%) y Accurate Neo (4,2%).
Luego de un año de seguimiento, la AAS resultó superior al DAPT en los dos endpoints primarios:
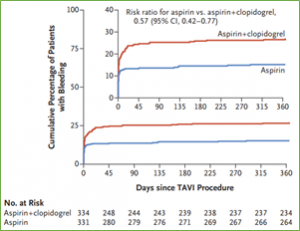
- Cualquier sangrado: 15.1% vs. 26.6% (razón de riesgo [RR]57; intervalo de confianza [IC] 95% 0.42-0.77; p=0.001).
- Sangrado no relacionado al procedimiento: 15.1% vs. 24.9% (RR 0.61; IC95% 0.44-0.83; p=0.005)
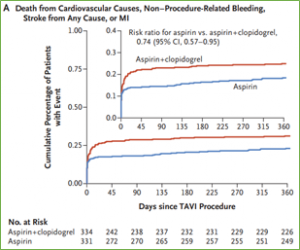
Asimismo, se evidenció que la AAS fue no-inferior al DAPT en el compuesto secundario de eventos tromboembólicos y hemorrágicos (23% vs. 31.1%; p<0.001 para no-inferioridad), logrando a su vez alcanzar criterios de superioridad (RR 0.74; IC95% 0.57-0-95; p=0.04).
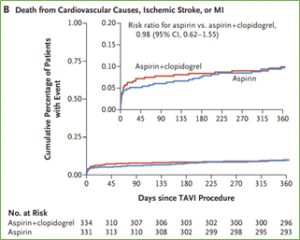
Por último, la AAS sola fue no-inferior al DAPT en el compuesto de muerte CV, ACV isquémico o IAM (9.7% vs. 9.9%; p=0.004 para no inferioridad), sin alcanzar criterios de superioridad. No se encontraron tampoco diferencias significativas en sus componentes individuales. Hubo 3 pacientes que presentaron trombosis valvular clínica en el grupo AAS (0.9%) y 1 (0.3%) en el grupo DAPT, sin diferencias en aumento de gradiente valvular (>10mmHg) entre ambos grupos (3% vs. 3.3%).
Discusión: La eventual mitigación del riesgo tromboembólico previo a la endotelización de la válvula (3 meses) ha llevado a recomendar empíricamente la indicación de DAPT luego del IVAP. Sin embargo, el POPular TAVI demostró que la AAS como monoterapia en pacientes sin indicación de anticoagulación es superior al uso de DAPT durante los 3 primeros meses luego del IVAP considerando un compuesto de eventos tromboembólicos y sangrado, principalmente a expensas de una disminución en la incidencia de cualquier sangrado y de sangrado no relacionado al procedimiento del 40% a 1 año de seguimiento, siendo no inferior al considerar el combinado de eventos tromboembólicos aislados.
Si bien a simple vista impresiona que estos hallazgos podrían cambiar nuestra práctica clínica, no podemos dejar de mencionar sus limitaciones. Por un lado, su diseño abierto implica que los pacientes y los investigadores estaban conscientes del tratamiento asignado, resultando en mayor riesgo de sesgos. Para contrarrestar esta situación, los eventos fueron adjudicados por un comité independiente que no estaba al tanto del grupo asignado. Por otro lado, el estudio no cuenta con el poder estadístico para evaluar la incidencia de eventos tromboembólicos en forma aislada por lo que no deberían realizarse inferencias clínicas al considerar estos eventos. Por último, no se realizó tomografía computada en forma sistemática para detectar trombosis valvular subclínica, patología con una incidencia descripta mayor al 11% que se asocia con hasta 3 veces mayor riesgo de ACV (6).
Como conclusión, el uso de AAS aislada luego de IVAP en pacientes sin indicación de anticoagulación parecería ser una opción segura a partir de una significativa disminución de eventos hemorrágicos en comparación con un esquema de DAPT durante los 3 primeros meses posteriores al implante. Resta sin embargo contar con estudios con el poder suficiente para determinar que ésta estrategia no se asocia con un mayor número de eventos tromboembólicos o trombosis subclínica de la prótesis aórtica.
Fulltext: https://www.nejm.org/doi/full/10.1056/NEJMoa2021372
Referencias
| 1. | Siontis G, al e. Transcatheter aortic valve implantation vs. surgical aortic valve replacement for treatment of symptomatic severe aortic stenosis: an updated meta-analysis. Eur Heart J. 2019; 40(38): p. 3143–3153. |
| 2. | Bamgartner H, al e. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2017; 38(36): p. 2739-2791. |
| 3. | K RC, al e. Aspirin versus aspirin plus clopidogrel as antithrombotic treatment following transcatheter aortic valve replacement with a balloon-expandable valve: the ARTE randomized clinical trial. JACC Cardiovasc Interv. 2017; 10(13): p. 1357-1365. |
| 4. | Stabile E, al e. SAT-TAVI (Single Antiplatelet Therapy for TAVI) study: a pilot randomized study comparing double to single antiplatelet therapy for transcatheter aortic valve implantation. Int J Cardiol. 2014; 174(3): p. 624-627. |
| 5. | Ussia G, al e. Dual Antiplatelet Therapy Versus Aspirin Alone in Patients Undergoing Transcatheter Aortic Valve Implantation. Am J Cardiol. 2011; 108(12): p. 1772-1776. |
| 6. | Woldendorp K, al e. Subclinical valve thrombosis in transcatheter aortic valve implantation: A systematic review and meta-analysis. J Thorac Cardiovasc Surg. 2020; [published online ahead of print, 2020 Feb 19]. |